Ospa wietrzna i półpasiec – przewodnik leczenia i zapobieganie
Ospa wietrzna i półpasiec to choroby wywoływane przez ten sam wirus Herpesvirus varicella zoster (VZV). Choć dotykają różnych grup wiekowych i mają odmienną charakterystykę, ich leczenie farmakologiczne opiera się na podobnych zasadach. Ospa wietrzna to częsta choroba zakaźna u dzieci, charakteryzująca się swędzącą wysypką na całym ciele. Półpasiec natomiast jest wynikiem reaktywacji wirusa ospy wietrznej, który pozostaje uśpiony w zwojach nerwowych po pierwotnym zakażeniu. Dotyka głównie osoby dorosłe, szczególnie starsze oraz z obniżoną odpornością, objawiając się bolesnymi pęcherzami w określonej części ciała. Właściwe leczenie objawowe i przeciwwirusowe może znacząco złagodzić przebieg tych chorób i zmniejszyć ryzyko powikłań.
Czym są ospa wietrzna i półpasiec?
Ospa wietrzna (varicella) i półpasiec (herpes zoster) są chorobami wywoływanymi przez ten sam patogen – wirus Herpesvirus varicella zoster (VZV) należący do rodziny Herpesviridae. Wirus ten przenosi się głównie drogą kropelkową lub przez bezpośredni kontakt z wykwitami skórnymi osoby chorej.
Ospa wietrzna stanowi pierwotne zakażenie wirusem VZV i występuje najczęściej u dzieci w wieku przedszkolnym, choć może dotknąć osoby w każdym wieku. Po przechorowaniu ospy wietrznej wirus nie jest całkowicie eliminowany z organizmu – pozostaje w stanie uśpienia w zwojach nerwowych. U niektórych osób, szczególnie starszych lub z obniżoną odpornością, może dojść do reaktywacji wirusa, co prowadzi do rozwoju półpaśca.
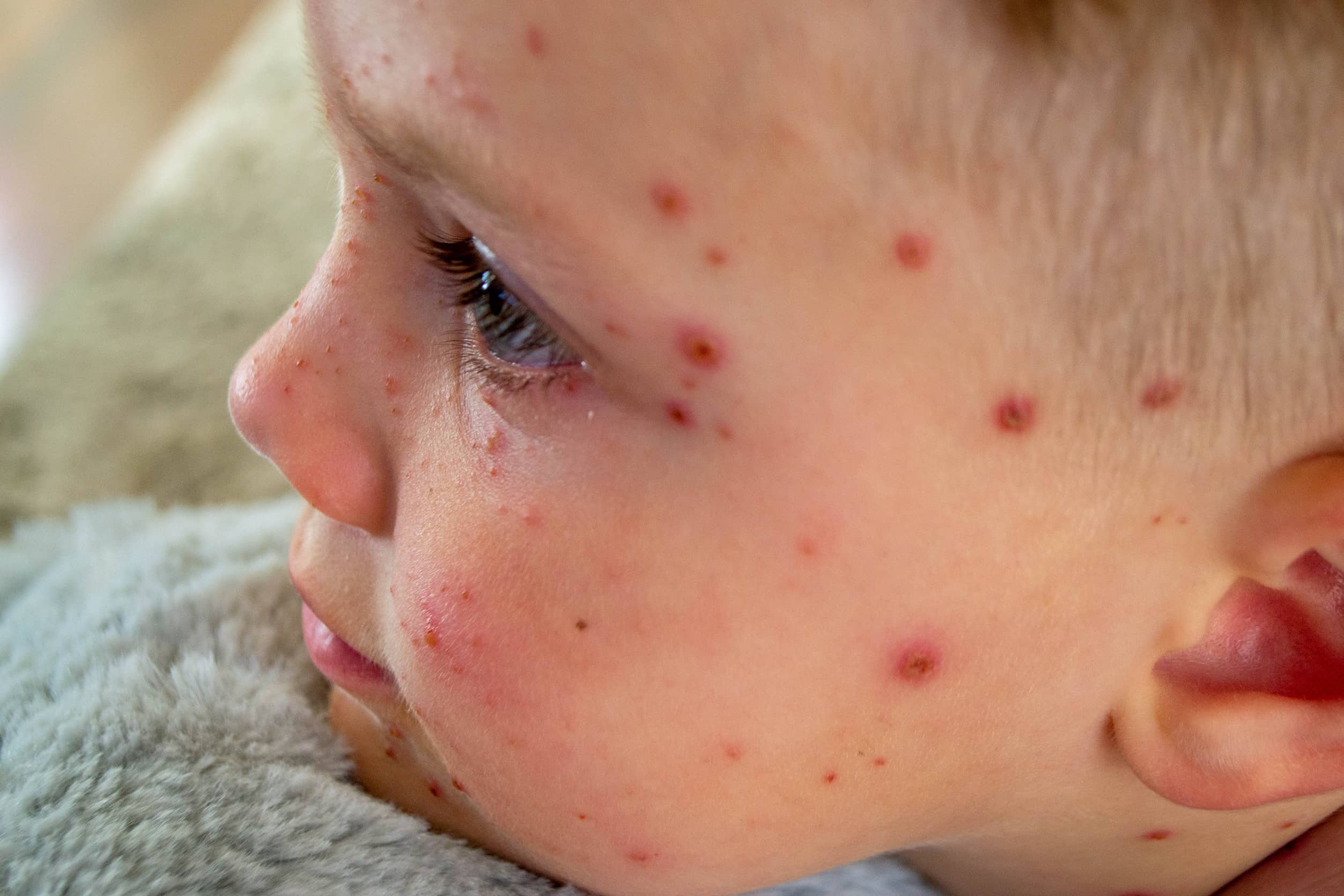
Ospa wietrzna – charakterystyka i objawy
Ospa wietrzna to wysoce zakaźna choroba, która najczęściej dotyka dzieci, ale może wystąpić w każdym wieku. Infekcja przebiega zazwyczaj łagodniej u dzieci, natomiast u dorosłych może mieć cięższy przebieg i prowadzić do poważniejszych powikłań.
Przebieg choroby można podzielić na kilka etapów:
- Okres zwiastunowy (prodromalny) – 1-2 dni przed pojawieniem się wysypki mogą wystąpić objawy grypopodobne, takie jak:
- Gorączka (zwykle do 38,5°C)
- Bóle głowy
- Utrata apetytu
- Ogólne osłabienie organizmu
- Pojawienie się wysypki – charakterystyczna wysypka przechodząca kolejne fazy:
- Początkowo pojawiają się swędzące, zaczerwienione plamki
- Na plamkach tworzą się pęcherzyki wypełnione przezroczystym płynem
- Zmiany początkowo zajmują skórę głowy i tułowia, następnie ramiona i nogi
- Wysypka wychodzi rzutami w ciągu pierwszych 3-4 dni
- Ewolucja zmian skórnych:
- Po 2-3 dniach pęcherzyki przekształcają się w krostki
- Po kolejnych 3-4 dniach krostki zasychają w strupki
- Strupki odpadają, pozostawiając drobne, przejściowe blizny i przebarwienia
Typowym objawem ospy wietrznej jest intensywny świąd skóry, który może być bardzo dokuczliwy, szczególnie u dzieci. Dodatkowo często występuje powiększenie węzłów chłonnych potylicznych i karkowych.
Zakaźność ospy wietrznej
Ospa wietrzna jest niezwykle zakaźna – ryzyko zarażenia dla osób w bezpośrednim kontakcie sięga nawet 90%. Chory zaraża od 48 godzin przed wystąpieniem wysypki aż do zaschnięcia ostatnich zmian w strupki (zwykle około 7 dni). Czas od zakażenia do wystąpienia pierwszych objawów (okres inkubacji) wynosi średnio 14 dni (10-21 dni). Po przebytej infekcji większość osób uzyskuje dożywotnią odporność.
Półpasiec – reaktywacja wirusa
Półpasiec (herpes zoster) to choroba będąca wynikiem reaktywacji wirusa ospy wietrznej, który po pierwotnym zakażeniu pozostaje w stanie uśpienia w zwojach nerwowych korzeni grzbietowych rdzenia kręgowego oraz zwojach nerwów czaszkowych. Do reaktywacji może dojść po latach, szczególnie w okresach obniżonej odporności organizmu.
Charakterystyczne objawy półpaśca to:
- Jednostronna, pasmowa wysypka ograniczona do obszaru unerwionego przez jeden nerw czuciowy (dermatom)
- Silny, piekący ból w miejscu zmian skórnych, często poprzedzający pojawienie się wysypki o kilka dni
- Pieczenie, swędzenie i mrowienie w dotkniętym obszarze
- Przechodzenie wysypki w grudki, pęcherzyki i krostki
- Dolegliwości bólowe w zaatakowanych obszarach (neuralgia)
- Niekiedy gorączka i ogólne złe samopoczucie
W niektórych przypadkach ból może utrzymywać się przez miesiące po ustąpieniu zmian skórnych – jest to tzw. neuralgia popółpaścowa, stanowiąca jedno z najpoważniejszych powikłań choroby.
Zakaźność półpaśca
Półpasiec jest znacznie mniej zakaźny niż ospa wietrzna. Osoba z półpaścem zaraża tylko wtedy, gdy na jej skórze znajduje się niezaschnięta wysypka. Wirus może rozprzestrzeniać się poprzez bezpośredni kontakt z płynem z pęcherzyków. Zarażeniu mogą ulec jedynie osoby, które nie przechorowały ospy wietrznej lub nie były szczepione – u nich rozwinie się ospa, a nie bezpośrednio półpasiec.
Czynniki ryzyka i grupy szczególnie narażone
Ospa wietrzna
Na ciężki przebieg ospy wietrznej szczególnie narażone są:
- Osoby dorosłe (szczególnie powyżej 20. roku życia)
- Kobiety w ciąży
- Pacjenci z obniżoną odpornością i stosujący leczenie immunosupresyjne
- Noworodki, których matki zachorowały na ospę na krótko przed porodem
Półpasiec
Ryzyko zachorowania na półpaśca wzrasta u:
- Osób po 50. roku życia (ryzyko wzrasta z wiekiem – po 85. roku życia wynosi aż 50%)
- Pacjentów z osłabioną odpornością
- Osób przyjmujących leki immunosupresyjne
- Pacjentów cierpiących na choroby osłabiające układ odpornościowy, takie jak nowotwory czy AIDS
- Osób narażonych na długotrwały stres
Diagnostyka
Rozpoznanie ospy wietrznej i półpaśca opiera się głównie na charakterystycznym obrazie klinicznym i wywiadzie. W przypadkach nietypowych lub u pacjentów z obniżoną odpornością lekarz może zlecić:
- Badanie płynu z pęcherzyków (wykrycie materiału genetycznego wirusa VZV)
- Badanie krwi w kierunku przeciwciał przeciwko VZV
- W przypadku półpaśca ocznego lub usznego – specjalistyczne badania okulistyczne lub laryngologiczne
Farmakoterapia ospy wietrznej i półpaśca
Leki przeciwwirusowe
Leki przeciwwirusowe stanowią podstawę farmakoterapii zarówno ospy wietrznej, jak i półpaśca. Ich działanie polega na hamowaniu replikacji wirusa, co prowadzi do skrócenia czasu trwania choroby oraz zmniejszenia nasilenia objawów.
Najczęściej stosowane leki przeciwwirusowe to:
- Acyklowir – dostępny w formie doustnej i dożylnej, stosowany w leczeniu obu chorób. Preparaty z acyklowirem w niższych dawkach (200 mg i 400 mg) dostępne są bez recepty (np. Heviran Comfort, Heviran Comfort Max), a w wyższych (800 mg) oraz w postaci zastrzyków – wyłącznie na receptę.
- Walacyklowir – prolek acyklowiru o lepszej biodostępności po podaniu doustnym, dostępny wyłącznie na receptę. Wykazuje skuteczność w leczeniu półpaśca.
- Famcyklowir – wykazuje skuteczność szczególnie w leczeniu półpaśca, dostępny na receptę.
- Brywudyna – stosowana głównie w leczeniu półpaśca, dostępna na receptę.
Leczenie przeciwwirusowe jest najskuteczniejsze, gdy zostanie rozpoczęte w ciągu pierwszych 48-72 godzin od pojawienia się objawów. W przypadku półpaśca oraz ciężkich postaci ospy u dorosłych i dzieci powyżej 12. roku życia, często zaleca się zastosowanie leków przeciwwirusowych. Aktualnie nie ma wystarczających dowodów na skuteczność acyklowiru w leczeniu ospy u młodszych dzieci o łagodnym przebiegu.
Leki przeciwbólowe i przeciwgorączkowe
W przypadku obu chorób istotnym elementem terapii jest leczenie objawowe, w tym zwalczanie bólu i gorączki.
Rekomendowane preparaty:
- Paracetamol – podstawowy lek przeciwbólowy i przeciwgorączkowy, bezpieczny zarówno dla dzieci, jak i dorosłych
- Metamizol – w przypadkach silniejszego bólu, dostępny na receptę
Uwaga: W leczeniu objawów zarówno ospy wietrznej jak i półpaśca należy unikać preparatów na bazie ibuprofenu, gdyż mogą one prowadzić do rozwoju nadkażeń bakteryjnych skóry. Nie zaleca się również stosowania kwasu acetylosalicylowego (aspiryny) u dzieci z ospą wietrzną ze względu na ryzyko wystąpienia zespołu Reye’a.
Leki przeciwświądowe
Świąd towarzyszący wysypce może być bardzo dokuczliwy, zwłaszcza u dzieci. W jego łagodzeniu pomocne są leki przeciwhistaminowe.
Najczęściej stosowane preparaty to:
- Cetyryzyna (np. Zyrtec, Allertec)
- Loratadyna (np. Claritine, Loratan)
- Desloratadyna (np. Aerius)
- Hydroksyzyna (np. Atarax, Hydroxyzinum) – dodatkowo ma działanie uspokajające
- Dimetynden (np. Fenistil) – działa przeciwświądowo
Leki stosowane w neuralgii popółpaścowej
W przypadku utrzymującego się bólu neurologicznego po przebyciu półpaśca (neuralgia popółpaścowa) stosuje się:
- Gabapentynę
- Pregabalinę
- Amitryptylinę
- Duloksetynę
- Lidokainę w plastrach
- W ciężkich przypadkach – opioidy
Miejscowe leczenie zmian skórnych
Preparaty odkażające
Do odkażania zmian skórnych w przebiegu ospy wietrznej i półpaśca zaleca się stosowanie:
- Preparatów z oktenidyną (np. Octenisept, Oktaseptal)
- Nadmanganianu potasu (do kąpieli) – kilka kryształków, aby woda miała jasnoróżowy kolor
- Obecnie nie zaleca się stosowania fioletu gencjanowego, który stosowano dawniej
Preparaty łagodzące świąd i przyspieszające gojenie
Na rynku dostępnych jest wiele preparatów, które mogą przynieść ulgę w świądzie i pomóc w gojeniu się zmian:
- Specjalistyczne pianki łagodzące świąd (np. Poxclin Bodymousse, Poxclin Coolmousse, Virasoothe)
- Kremy nawilżające przyspieszające gojenie i zapobiegające bliznowaceniu (np. Linoderm, Linomag, Alantan)
Uwaga: Obecnie nie zaleca się stosowania tzw. pudrów płynnych (np. Pudroderm, Puder płynny), które zwykle zawierają znieczulającą benzokainę, chłodzący mentol i wysuszający zmiany tlenek cynku. Mogą one „zapychać” i zasłaniać rany, zwiększając ryzyko wystąpienia nadkażenia bakteryjnego.
Higiena i postępowanie podczas choroby
Zalecenia higieniczne
W przebiegu ospy wietrznej i półpaśca bardzo ważne jest codzienne dbanie o higienę:
- Codzienne kąpiele zapobiegające zakażeniom zmian skórnych i łagodzące świąd
- Kąpiele nie powinny być zbyt długie i zbyt gorące
- Po kąpieli należy delikatnie osuszyć skórę czystym ręcznikiem (nie trzeć)
- Dbanie o czyste, krótko obcięte paznokcie (aby zminimalizować ryzyko zakażenia przy drapaniu)
- Noszenie przewiewnych, luźnych ubrań
Zalecenia dla osób z półpaścem
- Mając półpaśca można wychodzić z domu
- Zaleca się przykrywanie wysypki odzieżą, co zmniejsza zaraźliwość dla otoczenia
- Unikanie kontaktu z osobami, które nie chorowały na ospę wietrzną, szczególnie z kobietami w ciąży, noworodkami i osobami z obniżoną odpornością
Profilaktyka farmakologiczna
Szczepienia ochronne
Skuteczną metodą zapobiegania ospie wietrznej i pośrednio półpaścowi są szczepienia ochronne:
Szczepionki przeciw ospie wietrznej
- Zalecane szczególnie dzieciom, ale także dorosłym, którzy nie przebyli ospy wietrznej
- Szczepionkę (np. Varilix) można podawać już od 9. miesiąca życia
- Szczepienie składa się z dwóch dawek, podawanych w odstępie co najmniej 6 tygodni
- W Polsce szczepienie nie jest obowiązkowe i w większości przypadków jest pełnopłatne
- Refundowane dla dzieci uczęszczających do żłobka
- Szczepienie warto rozważyć szczególnie w przypadku starszych dzieci i dorosłych, zwłaszcza kobiet planujących ciążę, którzy nie chorowali na ospę
Szczepionki przeciw półpaścowi
- Przeznaczone dla osób powyżej 50. roku życia
- Zalecane również młodszym dorosłym (≥18 lat) o zwiększonym ryzyku zachorowania
- Obecnie dostępna szczepionka Shingrix – schemat szczepienia składa się z dwóch dawek
- Refundowana dla pacjentów w wieku 65 lat i starszych o zwiększonym ryzyku zachorowania
- Wysoce skuteczna – zmniejsza ryzyko zachorowania na półpasiec o >90% oraz ryzyko neuralgii popółpaścowej o 91,2%
Immunoglobulina varicella-zoster (VZIG)
Stosowana jako profilaktyka poekspozycyjna u osób z grupy wysokiego ryzyka ciężkiego przebiegu ospy wietrznej:
- Noworodków matek, które zachorowały na ospę wietrzną na krótko przed porodem
- Osób z niedoborami odporności
- Kobiet w ciąży, które nie przechodziły ospy wietrznej
Potencjalne powikłania
Powikłania ospy wietrznej
- Nadkażenie bakteryjne zmian skórnych
- Zapalenie płuc
- Zapalenie mózgu, móżdżku lub opon mózgowo-rdzeniowych
- Zapalenie stawów
- Powikłania hematologiczne (małopłytkowość)
Powikłania półpaśca
- Neuralgia popółpaścowa – przewlekły ból w miejscu występowania wysypki, pomimo jej ustąpienia
- Nadkażenia zmian skórnych
- Pogorszenie ostrości widzenia lub utrata wzroku w przypadku półpaśca ocznego (zajęcie przez wirusa pierwszej gałęzi nerwu trójdzielnego)
- Zaburzenia słuchu, np. jednostronny ubytek słuchu w przypadku półpaśca usznego (zajęcie przez wirusa nerwu słuchowego)
- Porażenie nerwu twarzowego w zespole Ramsaya Hunta
- Rzadko – zapalenie mózgu lub zapalenie móżdżku
Kiedy skontaktować się z lekarzem?
W przypadku podejrzenia ospy wietrznej lub półpaśca należy skonsultować się z lekarzem, szczególnie gdy:
- Choroba dotyczy osoby dorosłej
- Pacjentem jest dziecko poniżej 1. roku życia
- Choroba występuje u kobiety w ciąży
- Pacjent ma obniżoną odporność
- Wysypka jest bardzo nasilona lub obejmuje oczy
- Pojawiają się objawy powikłań (silny ból głowy, sztywność karku, trudności w oddychaniu)
- Występuje wysoka gorączka nie ustępująca po lekach przeciwgorączkowych
- W przypadku półpaśca – gdy zmiany są zlokalizowane na twarzy, w pobliżu oczu lub uszu
- Gdy silny ból utrzymuje się pomimo stosowania dostępnych bez recepty leków przeciwbólowych
Czy półpasiec przejdzie sam?
W przebiegu półpaśca często wystarczające może być leczenie objawowe, jednak leki przeciwwirusowe mogą zmniejszyć nasilenie i czas trwania choroby. Leczenia szpitalnego w wyniku powikłań półpaśca wymaga około 1-4% chorych, głównie osoby starsze i z osłabionym układem odpornościowym.
Czy dzieci mogą zachorować na półpaśca?
Choć jest to rzadkie, dziecko które przechorowało ospę wietrzną, może zachorować na półpaśca. W przypadku podejrzenia choroby warto udać się do lekarza.
Czy ospę i półpaśca można mieć więcej niż raz?
Ospę wietrzną zazwyczaj przechodzi się tylko raz w życiu. Po przebyciu ospy organizm wytwarza odporność, która chroni przed ponownym zachorowaniem. Zdarzają się przypadki ponownego zachorowania, ale są one niezwykle rzadkie i zwykle dotyczą osób z zaburzeniami odporności.
Półpasiec może nawracać, szczególnie u osób z obniżoną odpornością, jednak większość osób przechodzi go tylko raz w życiu.
Czy szczepionka przeciw ospie wietrznej chroni także przed półpaścem?
Osoby zaszczepione przeciwko ospie wietrznej mają mniejsze ryzyko zachorowania na półpaśca w porównaniu do osób, które przebyły naturalną infekcję. Jednak najlepszą ochronę przed półpaścem zapewnia szczepionka specjalnie przeciwko półpaścowi (Shingrix).
Czy można stosować leki na ospę i półpaśca w ciąży?
Niektóre leki stosowane w leczeniu ospy wietrznej i półpaśca są bezpieczne w ciąży, jednak zawsze należy skonsultować się z lekarzem przed ich przyjmowaniem. Za względnie bezpieczne uważa się acyklowir, niektóre leki przeciwhistaminowe (np. cetyryzyna, loratadyna) oraz paracetamol. Kobieta w ciąży, która nie chorowała na ospę wietrzną, a miała kontakt z osobą chorą, powinna pilnie skonsultować się z lekarzem.
Czy półpasiec sygnalizuje nowotwór?
Wystąpienie półpaśca nie wskazuje na rozwój choroby nowotworowej. Mit ten może wynikać z faktu, że osoby z nowotworem lub w trakcie chemioterapii są bardziej narażone na zachorowanie i chorują częściej niż osoby zdrowe ze względu na obniżoną odporność.
Czy można się kąpać z ospą lub półpaścem?
Tak, zarówno w przebiegu ospy, jak i półpaśca bardzo ważne jest codzienne dbanie o higienę. Kąpiele nie tylko zapobiegają zakażeniom zmian skórnych, ale także łagodzą świąd. Kąpiel nie powinna być zbyt długa i zbyt gorąca, a po niej należy delikatnie osuszyć skórę czystym ręcznikiem, unikając tarcia.
Jak przestać się drapać przy ospie?
Świąd przy ospie wietrznej może być bardzo dokuczliwy, szczególnie dla dzieci. Aby zmniejszyć potrzebę drapania, można:
- Stosować doustne leki przeciwhistaminowe (po konsultacji z lekarzem)
- Używać specjalnych pianek łagodzących świąd
- Ubierać luźne, przewiewne ubrania z naturalnych materiałów
- Utrzymywać chłodną temperaturę w pomieszczeniu
- Stosować nawilżacze powietrza, aby zapobiec nadmiernemu wysuszeniu skóry
- Rozważyć zakładanie rękawiczek dzieciom na noc
Jak długo trzeba się izolować z ospą lub półpaścem?
W przypadku ospy wietrznej izolacja powinna trwać do momentu, gdy wszystkie wykwity zmienią się w strupki i przestaną pojawiać się nowe (zwykle około 5-7 dni od wystąpienia wysypki).
W przypadku półpaśca izolacja w pełnym tego słowa znaczeniu nie jest konieczna, ale zaleca się zakrywanie zmian ubraniem i unikanie bliskiego kontaktu z osobami, które nie chorowały na ospę wietrzną, do czasu zaschnięcia wszystkich pęcherzyków (około 7-10 dni).

